調査の概要
日本ベーリンガーインゲルハイム株式会社は、2月の全国生活習慣病予防月間に合わせ、全国の35~74歳までの男女2,000人を対象に、「脂肪肝に関する認知・理解度調査」を実施しました。この調査は、インターネットを通じて2025年11月27日(木)から12月1日(月)にかけて行われました。
脂肪肝ってどんな病気?
「脂肪肝」は、日本国内で2,000万人以上が罹患しているとされる、とても頻度の高い肝臓の病気です。これだけ多くの人がかかっているにもかかわらず、その怖さがあまり知られていないのは、初期の段階ではほとんど自覚症状がないため、気づかないうちに病気が進行してしまうケースが多いからです。
さらに、日本人を含む東アジアの人々は、遺伝的な背景から肝臓に脂肪がたまりやすい体質の方が多いことがわかっています。そのため、BMI(1)が「普通体重」の人であっても、脂肪肝になるリスクが比較的高いとされています。
1 BMIとは体格指数のことで、[体重(kg)]÷[身長(m)2]から計算され、肥満度の判定に用いられています。BMI25以上が「肥満」、BMIが18.5以上25未満が「普通体重」、BMI18.5未満が「低体重/やせ型」と定義されています。
もし脂肪肝を放っておくと、どうなるのでしょうか?重症化すると、肝硬変や肝がんといった命に関わる病気に進行する可能性があります。特に肝硬変まで進んでしまうと、再生能力が高い肝臓でも元の健康な状態に戻すことは非常に難しくなり、日常生活に大きな支障をきたすことになります。
また、脂肪肝は肥満症や2型糖尿病といった「代謝疾患」の合併や発症にもつながることが知られています。さらに、心筋梗塞や心不全などの心血管疾患のリスクを高めたり、発がんの原因になったりすることも明らかになっています。
このように、脂肪肝は単に肝臓だけの問題にとどまらず、全身の健康に悪影響を及ぼす可能性がある、決して軽視できない病気なのです。
調査でわかった「脂肪肝」のホント
今回の調査では、脂肪肝に関する私たちの認識に、いくつかのギャップがあることが浮き彫りになりました。一緒に見ていきましょう。
知っているけど、よく知らない?
「脂肪肝」という言葉を「知っている」または「聞いたことはあるが、詳しくは知らない」と答えた人は、全体の8割を超えました。しかし、脂肪肝がどのような病気なのかを「知っている」と完全に理解している人は、4割未満に留まる結果となりました。つまり、多くの人が名前は知っていても、その病気の本質までは理解していない、という現状が明らかになったのです。
肝臓の役割、アルコール分解だけじゃない!
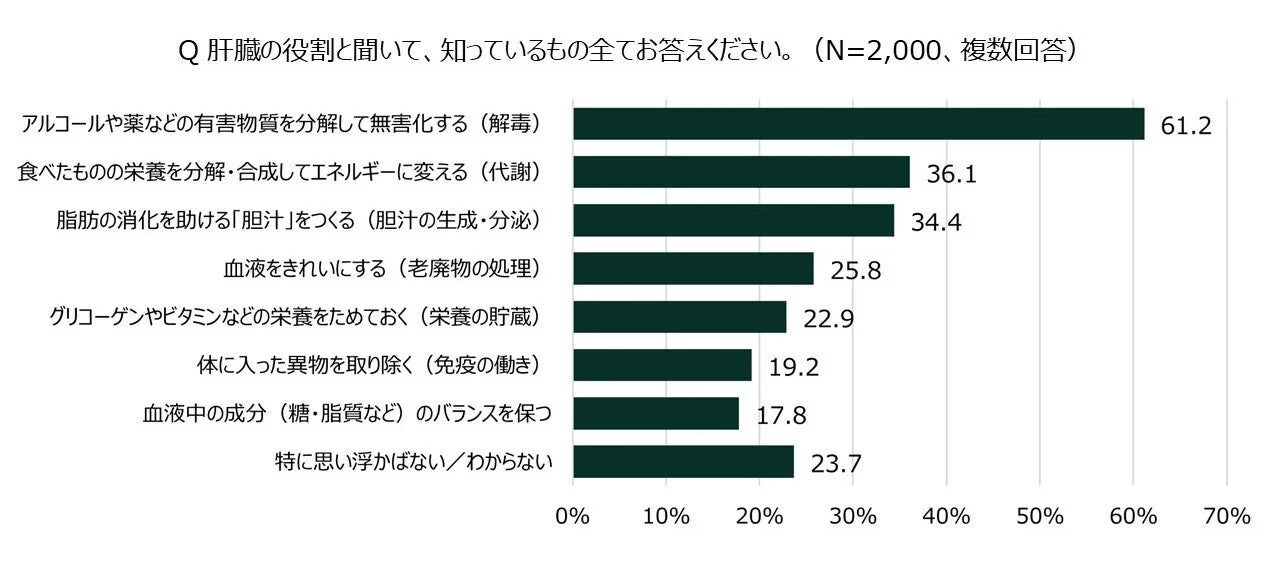
肝臓の役割について尋ねると、「アルコールや薬などの有害物質を分解して無害化する(解毒)」という回答が最も多く、皆さんの肝臓に対するイメージは「お酒を分解するところ」という印象が強いようです。
しかし、肝臓には他にも大切な役割がたくさんあります。例えば、食べたものの栄養を分解・合成してエネルギーに変える「代謝」の働きや、脂肪の消化を助ける「胆汁」を作る働き、グリコーゲンやビタミンなどの栄養を貯蔵する働き、体に入った異物を取り除く「免疫」の働きなどです。残念ながら、これらのアルコール分解以外の役割については、いずれも4割以下の認知度で、「特に思い浮かばない/わからない」と答えた人も2割を超えました。
肝臓は私たちの生命維持に欠かせない、まさに「沈黙の臓器」と呼ばれるほど多くの重要な機能を担っているのです。
脂肪肝と「代謝疾患」の意外な関係
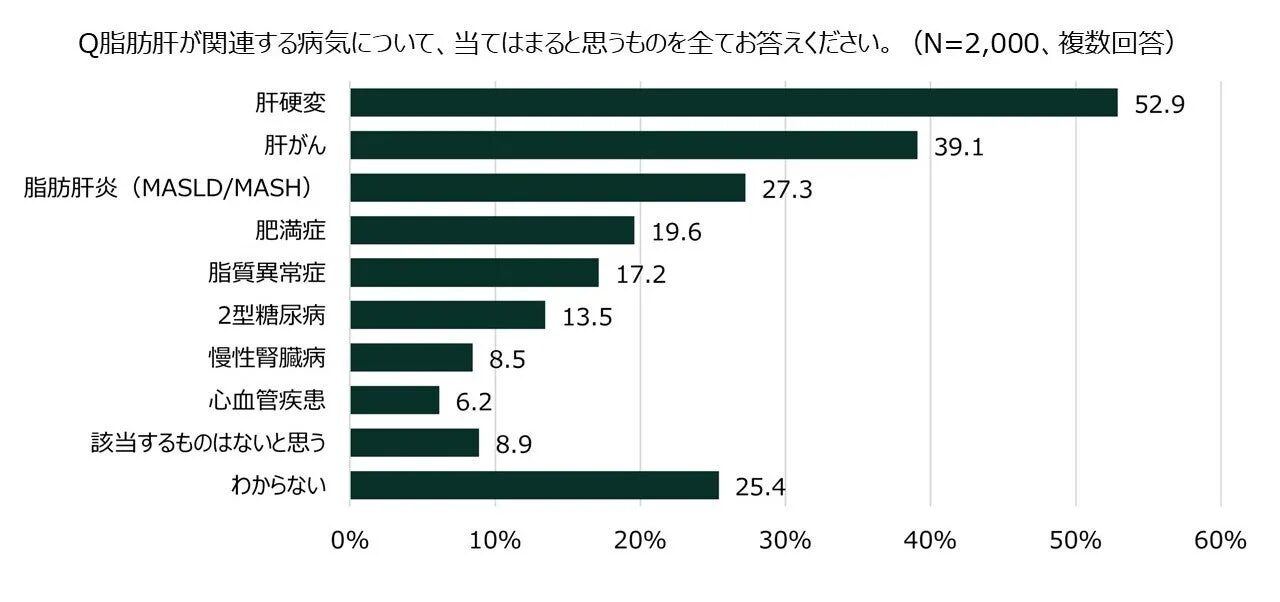
脂肪肝が関連する病気について尋ねたところ、「肝硬変」を選んだ人が過半数を超え、「肝がん」を選んだ人も約4割いました。これは、脂肪肝が進行するとこれらの深刻な病気につながる、という認識が比較的広まっていることを示しています。
しかし、「脂肪肝炎(MASLD/MASH)」を選んだ人は3割弱に留まり、脂肪の蓄積が肝臓の炎症を引き起こすことへの理解がまだ低いことがわかりました。さらに驚くべきことに、肥満症、脂質異常症、2型糖尿病といった「代謝疾患」と脂肪肝が関連していると回答した人は、いずれも2割未満でした。
*2 「代謝」とは、生命を維持するために体の中で物質が変換されるプロセスのことで、代謝に異常をきたす病気が代謝疾患です。代表的な代謝疾患に「2型糖尿病」、「脂質異常症」があります。
脂肪肝は、これらの代謝疾患と密接に関連しており、お互いに悪影響を及ぼし合うことが知られています。この関連性が十分に認知されていないことは、今後の予防や早期発見において大きな課題と言えるでしょう。
健康診断の数値、ちゃんと見てる?
健康診断で肝臓の機能を示す指標として、「AST(GOT)」「ALT(GPT)」「γ-GTP(γ-GT)」という項目を目にしたことがある人も多いのではないでしょうか。しかし、これらの項目について「肝臓に関する項目であることを知っていて、意味も理解している」と答えた人は、いずれの項目においても2割以下でした。
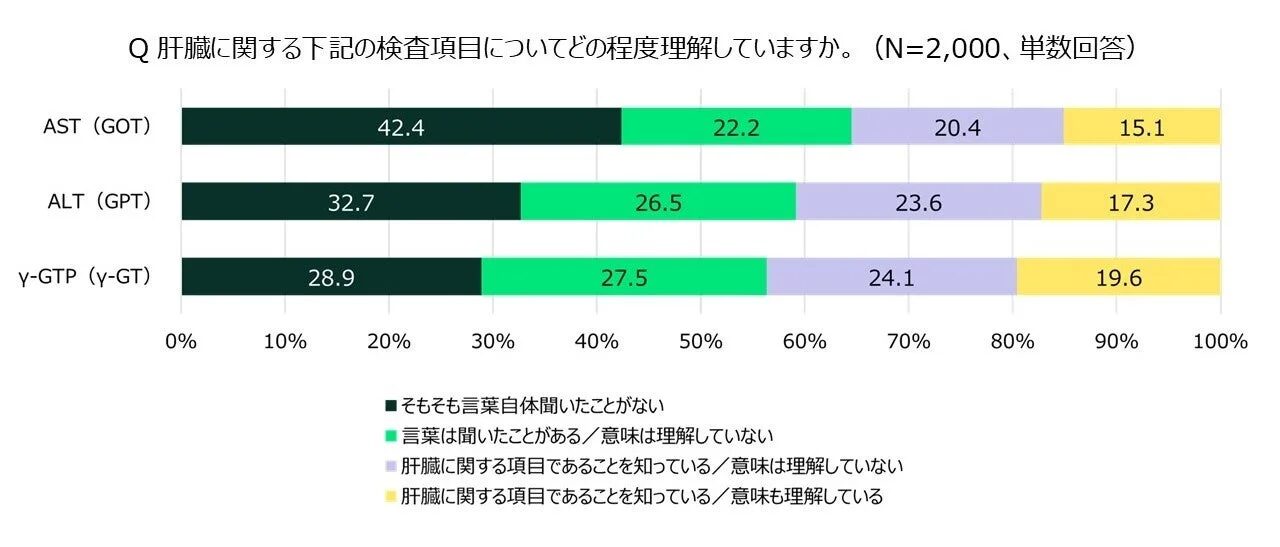
言葉自体を聞いたことがない人や、言葉は聞いたことがあるけれど意味は理解していない人が多く、約8割の人がこれらの肝機能指標を正しく理解していないことが明らかになりました。せっかく健康診断を受けても、その結果を十分に活用できていないのはもったいないですよね。
肝臓の健康が、あなたの未来を左右する理由
ここまでの調査結果から、脂肪肝に関する私たちの理解には、まだ改善の余地があることがわかりました。では、なぜ肝臓の健康に目を向けることがそれほど重要なのでしょうか?
脂肪肝になるメカニズム
肝臓は、アルコール分解だけでなく、私たちが食べたものから取り込んだ栄養素を分解・合成し、全身に供給する大切な役割を担っています。食事で摂った糖分は、通常はグリコーゲンとして肝臓に一時的に貯蔵されますが、過剰な糖分は中性脂肪に変換されて肝臓に蓄積されます。
食べ過ぎや運動不足などで、食事から摂るカロリーが消費するカロリーを上回ってしまうと、肝臓で中性脂肪が過剰に作られ、それがたまって「脂肪肝」になってしまうのです。
「脂肪肝」を放っておくとどうなるの?
脂肪肝が進行して肝硬変を発症すると、体にさまざまな症状が現れます。例えば、黄疸(皮膚や目が黄色くなる)、足のむくみ、お腹に水がたまることによる腹部の膨満感(お腹が張った感じ)などです。これらの症状が現れると、これまで当たり前に行っていた食事や飲酒に制限が生じ、生活の質が大きく低下してしまいます。
さらに、通院や入院の回数が増えることで、医療費の負担も増加します。健康面だけでなく、仕事や社会生活にも影響が及び、肝移植を受けた後でも半数以上の人が仕事に復帰できていないという報告もあります。
このように、脂肪肝の進行は、将来的に身体面、生活面、社会生活のすべてにわたって大きな影響を及ぼす可能性があります。だからこそ、早い段階で適切な対応をすることが極めて重要なんです。
健康診断の「肝機能検査」、もっと活用しよう!
今回の調査で、肝機能の指標について理解している人が少ないことがわかりました。しかし、前述の通り脂肪肝は初期段階では自覚症状がほとんどありません。だからこそ、健康診断などで確認できる数値や検査結果を参考に、自分の肝臓の状態を知ることがとても大切です。
代表的な血液検査項目として、AST(GOT)やALT(GPT)、γ-GTP(γ-GT)があります。これらの数値が高いと、肝臓に負担がかかっているサインかもしれません。もし健康診断でこれらの項目が高いと指摘されたり、脂肪肝と診断されたりした場合は、自己判断せずに、できるだけ早く医師に相談しましょう。
日本肝臓学会では、受診の目安として「ALTが30を超える場合」を挙げています。この数値を覚えておくと、いざという時に役立つかもしれませんね。
「普通体重」でも油断は禁物!
一般的に、BMIが高い人ほど脂肪肝のリスクが高いと言われますが、日本人を含む東アジア人においては、普通体重の人でも脂肪肝になるリスクが比較的高いことが報告されています。
「自分は痩せているから大丈夫」と過信せず、健康診断の結果や医師の診断に基づいて、ご自身の発症リスクを正しく認識することが大切です。また、すでに2型糖尿病や脂質異常症などの代謝疾患を患っている方は、肝臓の健康にも一層注意を払い、定期的な確認を心がけるようにしてください。
最後に
脂肪肝は、自覚症状が少ないために見過ごされがちですが、放置すると肝硬変や肝がん、その他の深刻な病気につながる可能性のある、とても大切な健康問題です。
今回の調査結果を通して、脂肪肝に関する正しい知識を身につけ、健康診断の結果をしっかりと確認し、気になることがあれば早めに医療機関を受診するきっかけにしていただけたら嬉しいです。
あなたの肝臓は、あなたの健康を支える大切な臓器です。ぜひ、今日から肝臓の健康に目を向けて、元気な毎日を過ごしましょう!
参考文献
-
日本生活習慣予防協会ウェブサイト 「全国生活習慣病予防月間とは?」2026年1月30日アクセス
-
日本消化器病学会、日本肝臓学会「NAFLD/NASH診療ガイドライン2020(改訂第2版)」, 2020
-
Koichiro A et.al., Metabolism. 2009 Aug;58(8):1200-7.
-
日本消化器病学会、日本肝臓学会「患者さんとご家族のためのNAFLD/NASHガイド2023」, 2023
-
Tobari M, et al.: Gut Liver. 2020; 14(5): 537-545.
-
Yoshihiro Kamada et al. Hepatol Res. 2025 Dec 4. doi: 10.1111/hepr.70088. Online ahead of print.
-
Hokyou Lee et al. Clin Gastroenterol Hepatol. 2021 Oct;19(10):2138-2147
-
H Devarbhavi et al. J Hepatol. 2023 Aug;79(2):516-537.
-
M.Rudler et al. Eur J Gastroenterol Hepatol. 2016 Feb;28(2):159-63