摂食症ってどんな病気? 名称変更の理由も
摂食症は、心理的な原因から食の異常をきたす病気です。大きく分けて、異常に痩せてしまう「拒食症(神経性やせ症)」と、過食発作を繰り返す「過食症」があります。患者さんの約95%が女性で、特に拒食症(神経性やせ症)は精神科疾患の中でも死亡率が6~11%と非常に高く、若年層の疾患としても深刻な問題となっています。
成長期に発症すると、身長が伸びなかったり、初潮が遅れたりすることもあります。無月経、不妊症、骨粗鬆症、歯の喪失といった後遺症につながることも珍しくありません。過食症はうつ病などの精神科的な合併症を伴いやすく、どちらの病気も適切な治療が受けられないと慢性化しやすく、就労が困難になったり、医療費が高騰したりする原因にもなります。
最近では、コロナ禍以降、小学校や中学年から発症が見られるようになり、低年齢化が進んでいることも大きな課題です。学校のクラブ活動やスポーツ選手の間でも、極端なダイエットや過食嘔吐が見られ、低栄養による骨粗鬆症や無月経といった女性特有のスポーツ障害も指摘されています。
「摂食障害」から「摂食症」へ
実は、この病気の呼び方が最近変わったのをご存知でしょうか?以前は「摂食障害」と呼ばれていましたが、2025年10月に日本摂食障症学会が名称を変更したことに伴い、一般社団法人日本摂食症協会も「摂食症」に名称を変更しました。
この変更には大切な意味があります。「障害」という言葉は、「回復しない状態」や「固定したハンディキャップ」といった印象を与えやすく、「治らない病気だと思われてしまう」「自分がそのような病気だと認めたくない」という理由から、受診をためらう方がいるという声が寄せられていました。
しかし、摂食症は適切な治療や支援によって回復が期待できる病気です。この回復の可能性が十分に伝わるように、そして病気への偏見(スティグマ)を減らし、早期に治療につながる方を増やす目的で、「摂食症」という名称が使われるようになりました。病気で悩む方々が、もっと気軽に、そして前向きに支援を受けられるようになることを願っての変更です。
浮き彫りになった「支援現場の3つの壁」
一般社団法人日本摂食症協会は、日本財団の助成を受け、全国の精神保健福祉センター(69カ所)を対象に「摂食症相談の実態調査」を実施しました。2025年7月から11月にかけて行われたこの調査では、67施設から回答があり、回収率は97%という非常に高い関心の中で行われました。この結果は、私たちが想像していた以上に、支援現場が困難に直面していることを示しています。
調査結果からは、地域における相談支援の現状を阻む「3つの壁」が浮き彫りになりました。
1. 「対応の壁」:身体・精神の両面支援が難しい
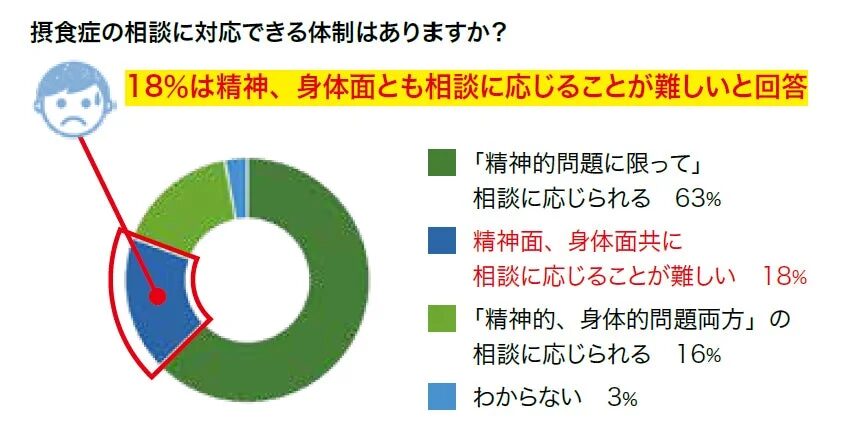
摂食症は、心の問題だけでなく、栄養失調や内臓機能の低下など、身体的な問題も同時に抱えることが多い病気です。しかし、相談に対応している精神保健福祉センターのうち、身体面と精神面の両方に対応できる施設はわずか18%に過ぎないことがわかりました。さらに、16%の施設は「両面とも対応が難しい」と回答しています。これは、摂食症で苦しむ方が、どこに相談しても適切なケアを受けられない可能性があることを示唆しています。
2. 「知識・連携の壁」:専門知識と紹介先が不足
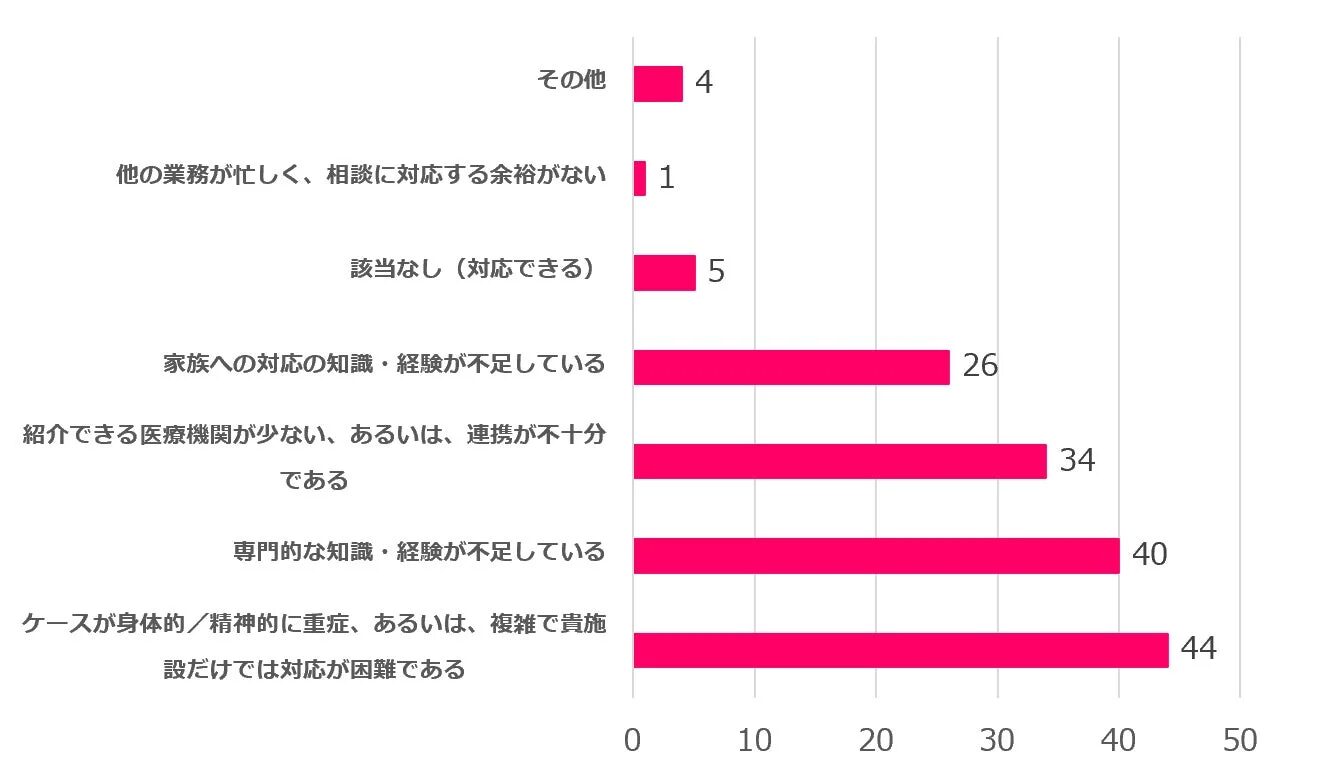
相談対応が困難な理由として、現場からは切実な声が上がっています。最も多かったのは「ケースが身体的/精神的に重症、あるいは、複雑で貴施設だけでは対応が困難である」というものでした。次いで「専門的な知識・経験が不足している」「紹介できる医療機関が少ない、あるいは、連携が不十分である」が上位を占めています。
この結果は、摂食症のケースが複雑化・重症化しているにもかかわらず、現場の専門知識や、他の医療機関との連携が不足していることで、相談現場が孤立している状況を鮮明に映し出しています。適切な治療へとつなぐための「架け橋」が足りていないのです。
3. 「ニーズの壁」:拠点病院への高い期待
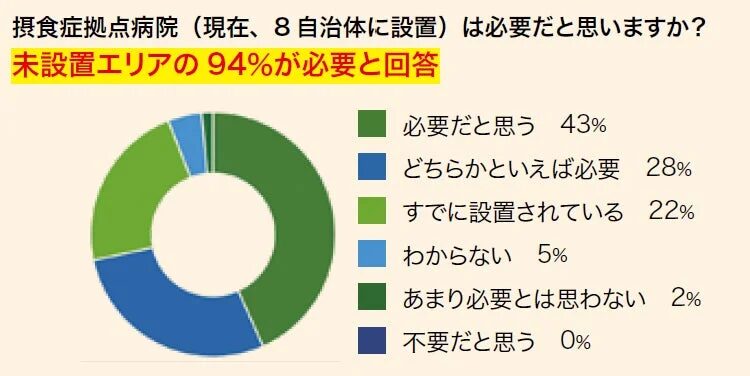
では、今後どのような支援が必要とされているのでしょうか?調査の結果、「摂食症外来や拠点病院の整備」が圧倒的に求められていることがわかりました。特に、摂食症拠点病院がまだ設置されていないエリアの施設では、なんと94%が「必要だと思う」「どちらかといえば必要」と回答しています。この数字は、摂食症で悩む方々が、専門的な治療や支援を受けられる場所をどれほど切実に求めているかを表しています。
その他にも、情報提供や医療機関との連携体制の強化、家族支援プログラム、研修会のニーズも高く、包括的な支援体制の必要性が浮き彫りになりました。
地域支援の未来を語る報告会
この調査結果を受けて、2026年2月22日にはハイブリッド形式で報告会が開催され、約90名の専門家が参加しました。全国精神保健福祉センターや拠点病院の関係者が集まり、それぞれの立場から現状を共有し、今後の支援の方向性について活発な議論が交わされました。

報告会では、行政・公的機関の視点から、全国精神保健福祉センター長会 副会長の平賀 正司 氏が、精神保健福祉センターが地域の中核機能を担うことや、法改正に伴う包括的な支援体制構築の重要性を強調しました。また、摂食障害全国支援センター センター長の井野 敬子 氏からは、全国で均てん化(医療水準の全国的な底上げ)された医療体制の構築に向けた拠点病院の整備状況や情報ポータルの活用について報告がありました。日本財団 公益事業部の林 美彩 氏も、SNSなどで情報が氾濫する中で適切な医療へアクセスできない現状を課題視し、「本調査が悩む方々の背中を押す契機に」と、この調査が希望につながることに期待を寄せていました。
拠点病院の最前線からは、栃木県拠点病院である獨協医科大学 精神神経科の古郡 規雄 教授が、2024年4月に拠点病院に選定された同院で、全国で唯一「小児科」が拠点病院の枠組みに参加していることを紹介しました。これは、低年齢化する患者さんへの早期対応の重要性を示しています。また、千葉県拠点病院である国立国府台医療センターの河合 啓介 副院長・心療内科診療科長は、「受診先が見つからない」という状況を解消するための医療連携の重要性を強調しました。相談者の多くが治療中断者である実態を明かし、若年層に届くSNS(LINEなど)活用の必要性、強化も提言されました。
今後の展望:地域格差のない支援へ
今回の調査結果を受けて、一般社団法人日本摂食症協会の理事長である鈴木 眞理氏は、「診療可能な施設がない、あるいは、医療機関と連携が不十分な地域が多く、支援の地域格差が明らかになった」と総括しました。そして、「支援拠点病院の存在は治療可能な施設数の増加と医療レベルの向上や、精神保健支援センターが行っている機能をバックアップ、レベルアップできるだろう」と、拠点病院の重要性を改めて語っています。
この調査結果は詳細なレポートとしてまとめられ、準備ができ次第、2026年4月以降に協会のホームページ(https://www.jafed.jp/)に掲載される予定です。そして、厚生労働省をはじめとする関連省庁へ報告が行われ、住む地域に関わらず適切な支援が受けられる社会の実現に向け、具体的な提言が進められていくことになります。
摂食症で悩むあなたへ
今回の調査で、摂食症で悩む多くの方が、適切な支援にたどり着くのが難しい現状があることが浮き彫りになりました。しかし、同時に、その現状を変えようと多くの専門家や団体が動き出していることもわかります。
もしあなたが今、摂食症で苦しんでいるなら、一人で抱え込まず、どうか勇気を出して相談の第一歩を踏み出してください。専門家はあなたの回復を全力でサポートしたいと願っています。今回の調査結果が示すように、社会全体で摂食症への理解を深め、誰もが安心して支援を受けられる未来を築くための動きは、確実に進んでいます。
早期に専門家につながることが、回復への大切な鍵となります。焦らず、でも諦めずに、あなたのペースで前に進んでいきましょう。あなたの回復を心から応援しています。
一般社団法人日本摂食症協会 公式HP


